 成人初のレスキュー薬「スピジア®」が変える発作対応【前編】
成人初のレスキュー薬「スピジア®」が変える発作対応【前編】
てんかん重積は"時間との闘い"

てんかん発作の多くは数分以内に自然に収まるが,「5分以上続く」あるいは「意識が回復しないまま発作を繰り返す」状態,つまり「てんかん重積状態」に陥ると,状況は一変する。30分以上持続すれば神経学的後遺症のリスクが高まり,最悪の場合は死亡に至ることもある。問題は,日本の救急搬送の現実だ。総務省消防庁のデータによれば,救急要請から病院収容までの平均所要時間は45.6分1)。そのような状況のなかで,わが国では医療機関外で使用できるレスキュー薬は小児用の坐剤や口腔液に限られ,成人には適応がなかった。この状況を変える新薬として,2025年12月に国内初の経鼻投与型抗けいれん薬「スピジア®点鼻液」(一般名:ジアゼパム)が登場した。本稿は,2026年1月29日に開催されたヴィアトリス製薬/アキュリスファーマ主催メディアセミナーの内容,および関連資料に基づき,てんかん重積状態の病態と時間的制約,救急搬送の実態,既存レスキュー薬の課題,そして患者・家族が直面してきた現実を整理する。
 てんかん重積状態——「5分」と「30分」の意味
てんかん重積状態——「5分」と「30分」の意味
定義と時間的閾値
てんかん重積状態(SE)は,国際抗てんかん連盟(ILAE)により「発作がある程度の長さ以上に続くか,または短い発作でも反復し,その間の意識回復がないもの」と定義されている。
臨床上重要なのは,2つの時間的閾値だ。ILAEの2015年タスクフォース報告では,強直間代発作の場合,治療開始すべき時間(t1)は5分,神経学的後遺症を残しうる時間(t2)は30分とされている(表1)。つまり,けいれん発作が5分以上続けば「重積状態」として治療を開始すべきであり,30分を超えると後遺症のリスクが現実のものとなる。
表1 てんかん重積発作の時間的閾値
| てんかん重積状態の 発症時点(t1) |
後遺障害の発生時点 (t2) |
|
|---|---|---|
| 強直間代発作重積 | 5分 | 30分 |
| 意識障害を伴う焦点発作重積 | 10分 | 60分以上 |
| 欠神発作重積 | 10〜15分 | 不明 |
〔Trinka E, et al: Epilepsia, 56: 1515-1523, 2015より〕
重積状態の予後——再発と後遺症
てんかん重積状態は,一度経験すると再発リスクが高い。フィンランドで実施された長期コホート研究2)では,てんかん重積状態を発症した41名のうち半数以上で再発が認められた。また,小児を対象とした複数の臨床研究の系統的レビューでも,てんかん重積状態後の再発率は10〜56%と報告されている3)。
さらに,セルビアの小児ICUで治療を受けたてんかん重積状態患者302例を対象とした研究では,初発てんかん重積状態で12.9%,2回以上のてんかん重積状態を経験した患者では29.2%に新たな神経障害を認めたと報告4)しており,重積状態を繰り返すほど,後遺症リスクは上昇する。
患者・介護者のQOLへの影響
てんかん重積状態の影響は,神経学的後遺症にとどまらない。カナダで実施された研究では,けいれん性てんかん重積状態を経験した小児てんかん患者は,経験していない患者に比べてQOL(QOLCE質問票)が有意に低下していた5)。
さらに,てんかん重積状態は患者本人だけでなく介護者のQOLにも影響を及ぼす。ドイツの研究では,てんかん重積状態経験のある患者の介護者は,そうでない介護者に比べてEQ-5Dスコアが有意に低く(0.84 vs 0.92),抑うつの割合も高かった(32.1% vs 10.9%)6)。てんかん重積状態は,患者と家族の双方に長期的な負担をもたらすのである。
 救急搬送の現実——病院到着まで40分以上
救急搬送の現実——病院到着まで40分以上
消防庁データが示す時間的制約
てんかん重積状態では早期の治療介入が求められる。しかし,日本の救急搬送体制には構造的な時間的制約がある。
総務省消防庁の「救急救助の現況」(令和6年版)によれば,救急要請(入電)から病院収容(医師引き継ぎ)までの平均所要時間は45.6分を要する1)。さらに30分未満で収容できた割合はわずか18%にすぎず,約65%が30〜60分,約17%は60分以上を要している。しかも,この所要時間は年々延長傾向にあり,てんかん重積状態の患者にとっては厳しい状況といえよう(図)。
図 現場到着所要時間および病院収容時間の推移
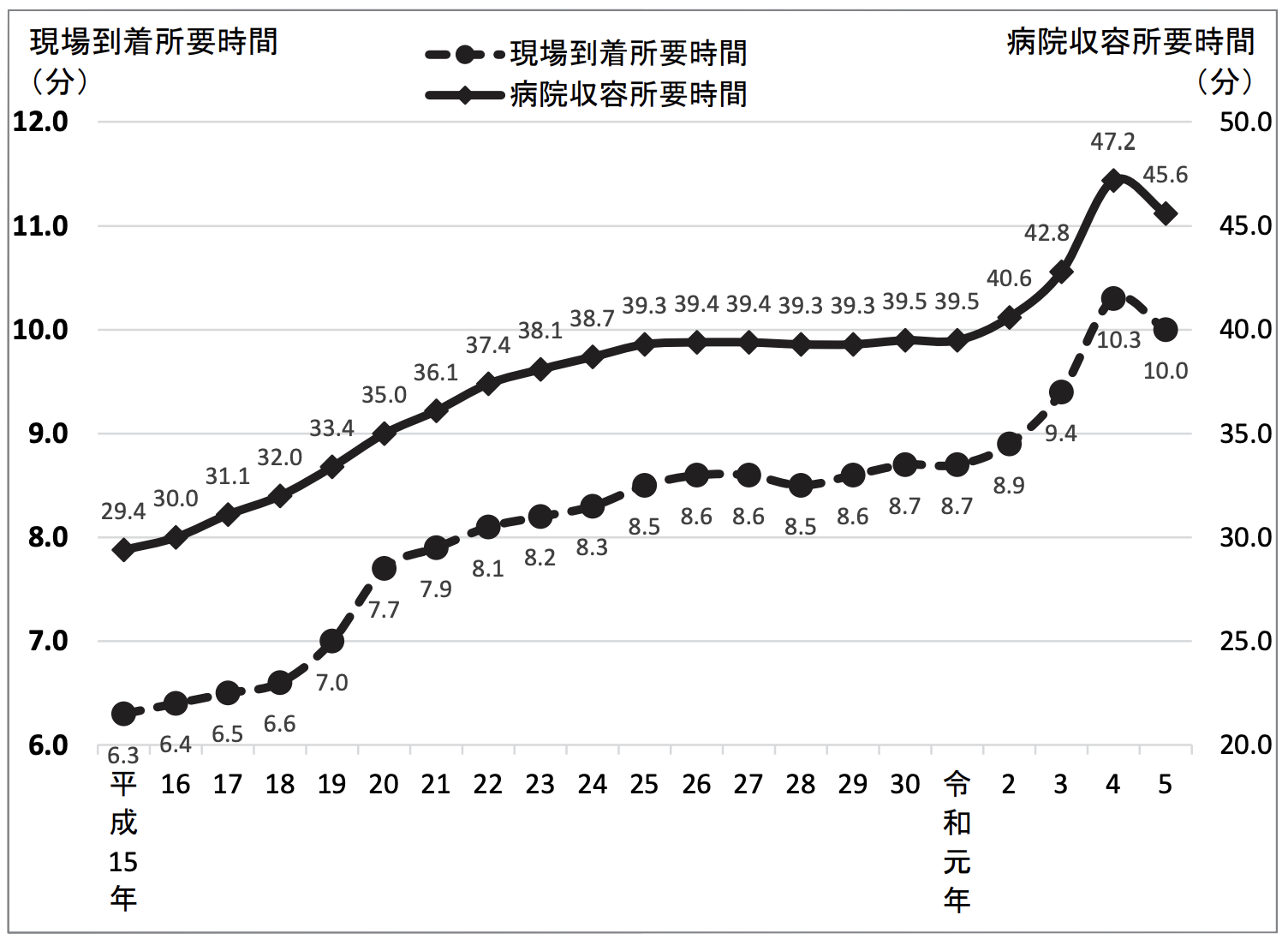
(注)東日本大震災の影響により、平成22年及び平成23年の釜石大槌地区行政事務組合消防本部及び陸前高田市消防本部のデータを除いた数値で集計している。
〔総務省消防庁:令和6年版 救急救助の現況(https://www.fdma.go.jp/publication/rescue/post-6.html)より〕
患者会調査——さらに厳しい実態
てんかん患者を対象とした調査では,さらに厳しい実態が浮かび上がる。
ドラベ症候群患者家族会が実施した調査7)によれば,救急要請から病院収容までの平均所要時間は41.2分。特に注目すべきは,現場での滞在時間が平均17.2分に及ぶ点だ。救急隊員による病歴聴取やバイタル確認,受け入れ先病院への連絡などに時間を要している。しかし本質的な課題は,「病院に到着しなければ医療介入を受けられない」この構造にある。現場でレスキュー薬を投与できれば,後遺症や死亡リスクを低減できる可能性がある。
 既存レスキュー薬の限界
既存レスキュー薬の限界
成人に使えるレスキュー薬がない
てんかん重積状態に対しては,ベンゾジアゼピン系薬による早期介入が推奨されている。日本小児神経学会の『小児てんかん重積状態・けいれん重積状態治療ガイドライン2023』8)でも,病院前治療としてジアゼパム坐剤,ミダゾラム口腔用液,抱水クロラールなどが位置づけられている(表2)。
しかし,これらの薬剤は,いずれも小児に適応が限られており,成人のてんかん重積状態に対して適応を持つ治療薬はすべて注射剤である。つまり,医療機関でなければ投与できず,現場で成人に使えるレスキュー薬がないという状況であった。
表2 てんかん発作に対する病院前治療薬
| 一般名 | 剤形 | 適応症 | 対象年齢 |
|---|---|---|---|
| ジアゼパム | 坐剤 | けいれん発作の改善 | 小児 |
| 抱水クロラール | 坐剤 | 静脈注射が困難なけいれん重積状態 | 小児 |
| フェノバルビタール | 坐剤 | てんかんのけいれん発作 | 小児 |
| ミダゾラム | 口腔用液 | てんかん重積状態 | 18歳未満 |
小児向け製剤の課題
小児向けレスキュー薬にも課題がある。例えばジアゼパム坐剤は,投与にあたって下着を脱がせる必要がある。そのため,学校などの公共の場では使いにくく,患者の自尊心を損なう懸念もある。実際に介護者を対象とした国内調査では,「坐剤のためすぐに使えないことがある」と回答した割合が57.8%に上った。またミダゾラム口腔用液では,発作中に開口させて投与することの困難さが指摘されている。
介護者が求めるレスキュー薬像
てんかんを発症した小児の介護者1,147名を対象とした国内の横断研究9)では,介護者が理想とするレスキュー薬の特徴が明らかになった(表3)。つまり介護者は,「安全で」「速やかに効果を発揮し」「場所を選ばず簡単に使える」薬剤を求めているといえる。
同調査では,既存のレスキュー薬に対する不満も浮き彫りになった。「どのくらいの発作で薬を使用していいかわからない」という回答が42.3%(坐剤使用者),「レスキュー薬使用後に救急搬送が必須となっている」が40.9%(口腔用液使用者)に上った。投与のタイミングや投与後の対応に関する不明瞭さも,介護者の負担となっていた。
表3 介護者が理想とするレスキュー薬の特徴
| 特徴 | 割合 |
|---|---|
| 副作用が少ない | 80.9% |
| 効果発現が早い | 55.2% |
| 簡便である | 47.8% |
| 長時間作用する | 42.1% |
〔Okazaki. S, et al: Epilepsy Behav, 163: 110227, 2025より〕
 患者・家族の声「発作が止まらない時,何が起きているか」
患者・家族の声「発作が止まらない時,何が起きているか」
難治性てんかん——ドラベ症候群
てんかん重積状態の深刻さを最もよく知るのは,日常的にそれと向き合っている患者と家族である。
ドラベ症候群は,乳児期に発症し,発熱や入浴を契機にてんかん重積発作を繰り返す希少な難治性てんかんだ。約4万人に1人の発症率で,ナトリウムチャネル遺伝子の異常が原因である。4剤以上の抗てんかん薬を服用しても発作のコントロールは困難で,急性脳症や突然死のリスクを抱える。
ドラベ症候群患者家族会の黒岩ルビー氏は,「てんかん重積発作は防げない。速やかな医療的介入が重要」と強調する。また,同患者会が実施したアンケート調査(回答者152名)では,てんかん重積状態で救急要請した経験が,25.7%が「11〜20回」,19.7%が「31回以上」であり,てんかん重積状態での救急搬送は,何度も経験するものなのである。

黒岩ルビー 氏
急性脳症と後遺症——72%に不可逆的な障害
同調査では,急性脳症の経験についても聴取された。152名中25名(16.4%)が急性脳症を経験しており,そのうち18名(72%)に後遺症が残った。
黒岩氏はセミナーで,後遺症の具体例として「元気だった子が寝たきりになり,経管栄養となり,意思疎通ができなくなる」ケースを挙げた。一度の急性脳症で,患者と家族の人生は一変する。しかも,それは不可逆的な変化である。
発作時の介護負担
発作が起きた時,家族には多大な負担がかかる。発作時の患者本人の苦しみは大きい。呼吸困難,頭痛,意識混濁に加え,失禁や嘔吐を伴うこともある。しかし,苦しいのは患者本人だけではない。家族にも大きな負担がかかる。実際に,診察時に医師には発作の様子を見せるために動画で記録しなければならないという。泣きながらスマートフォンを構える親の姿は,珍しくない光景だという。
さらに,きょうだいへの影響も大きい。例えば,外出先で発作が起きれば,予定は中断される。「お兄ちゃん(お姉ちゃん)が大変だから我慢して」と言われ続ける子どもたちの心理的負担は計り知れない。
患者会の要望活動——承認への道のり
こうした現実を背景に,患者家族会や関連学会は,ジアゼパム経鼻投与製剤の早期承認を求める要望活動を展開してきた(表4)。これらの要望は,スピジア®点鼻液の承認内容に一部反映されている。
表4 要望書で強調された3つのポイント
1. てんかん重積状態に移行する恐れのある発作も対象とすること
2. 成人および2歳以上の小児を幅広く対象とすること
3. 救急搬送の手配を必須としないこと
〔ドラベ症候群患者家族会,他:ジアゼパム経鼻投与製剤の早期承認を求める要望書. 2022, 2024を参考に作成〕
 なぜ新しいレスキュー薬が必要だったのか
なぜ新しいレスキュー薬が必要だったのか
てんかん重積状態は,時間との闘いである。5分を超えれば治療を開始すべきであり,30分を超えれば後遺症のリスクが高まる。しかし,成人のてんかん患者が発作時に医療機関外で使用できるレスキュー薬はこれまで存在しなかった。小児向けの坐剤や口腔用液にも,使用場面や投与方法に課題があった。患者と家族は,発作のたびに救急搬送を繰り返し,急性脳症や後遺症のリスクと向き合ってきたのである。
こうした課題を解決しうる新薬として登場したのが,スピジア®点鼻液である。後編では,本剤の薬物動態・臨床データ,服薬指導のポイント,そして「FAST」という新たな治療概念について解説する。
引用文献
1)総務省消防庁:令和6年版 救急救助の現況(https://www.fdma.go.jp/publication/rescue/post-6.html)
2)Sillanpää M, et al: Status epilepticus in a population-based cohort with childhood-onset epilepsy in Finland. Ann Neurol, 52: 303-310, 2002
3)Sculier C, et al: Long-term outcomes of status epilepticus: A critical assessment. Epilepsia, 59(Suppl 2): 155-169, 2018
4)Kravljanac R, et al: Outcome of status epilepticus in children treated in the intensive care unit: a study of 302 cases. Epilepsia, 52: 358-363, 2011
5)Ferro MA, et al: Convulsive status epilepticus and health-related quality of life in children with epilepsy. Neurology, 83: 752-757, 2014
6)Riechmann J, et al: Quality of life and correlating factors in children, adolescents with epilepsy, and their caregivers: A cross-sectional multicenter study from Germany. Seizure, 69: 92-98, 2019
7)黒岩ルビー:Dravet症候群患者のてんかん発作重積と救急搬送対応の実態調査. 第64回小児神経学会学術集会, 群馬, 2022
8)日本小児神経学会・監,他: 小児てんかん重積状態・けいれん重積状態 治療ガイドライン2023. 診断と治療社, 2023
9)Okazaki S, et al: Risk factors affecting quality of life in children with epilepsy and their caregivers: A secondary analysis of a cross-sectional online survey in Japan. Epilepsy Behav, 163: 110227, 2025